前立腺がんに対する重粒子線治療について
記載医師 岡東 篤
はじめに
前立腺がんは、社会の高齢化や食生活の欧米化、PSA(前立腺特異抗原)検診の普及などにより、患者数が年々増加しています。限局性前立腺がんに対する根治治療としては、手術または放射線治療が基本であり、放射線療法では病態に応じてホルモン療法を併用します。重粒子線治療は放射線治療の一つで、腫瘍に線量を集中させやすく、正常組織への影響を抑えながら高い治療効果が期待できる点が特長です。QST病院(旧・放医研)では、1994年より限局性前立腺がんに対する重粒子線治療を実施しており、これまで5800名以上の患者さんを治療してきました。その間、治療成績を維持しつつ患者さんの負担軽減を目的として、照射回数を20回(5週間)→16回(4週間)→12回(3週間)と段階的に短縮してきました。かつては先進医療として実施されていた重粒子線治療ですが、2018年4月からは「限局性及び局所進行性前立腺がん」に対する治療として保険診療に収載され、現在では身近な治療選択肢の一つとして行われています。現在は、さらなる通院負担の軽減を目的として、一定の適格条件を満たす患者さんを対象に、4回照射による第Ⅱ相臨床試験も実施しています。
重粒子線治療の適応について
以下の条件を満たす方が対象となります。
- 前立腺生検により、前立腺がんと組織学的に診断されていること
- 限局性前立腺がんであること
重粒子線治療が適応とならない場合について
MRI、CT、PETなど画像検査のみによる診断では適応となりません。また、画像検査により他臓器やリンパ節に転移が認められる場合も治療適応外となります。そのほか、重篤な合併症を有するなど全身状態の面で治療の安全性が確保できないと判断される場合や、担当医が総合的に判断して安全な治療実施が困難と判断した場合には、重粒子線治療を行えないことがあります。
重粒子線治療の特長について
重粒子線は、腫瘍に対して集中的に高線量を照射することができる物理学的・生物学的特性を有しています。そのため、正常組織への影響を抑えながら治療を行うことが可能であり、重度の副作用を低く抑えつつ、高い治療効果が期待できます。
重粒子線治療の副作用について
治療中から治療直後にみられる副作用
治療期間中から、尿の出しづらさ(排尿障害)や尿回数の増加(頻尿)などの症状がみられることがあります。症状が強い場合には内服薬で対応します。これらの症状は、多くの場合、治療終了後1~2か月程度で治療前の状態に回復します。
治療後しばらくしてからみられる副作用
治療後1年以降に、血尿や血便がみられることがあります。これらを経験する患者さんは全体の1~2割程度ですが、重篤となることはまれです。ただし抗凝固薬を内服されている患者さんは、血尿や血便がやや起こりやすい傾向があります。また尿失禁はほとんど認められません。性機能に関して、ホルモン治療を行わずに重粒子線を単独で治療される患者さんでは、勃起機能が維持されることが多いです。しかし精嚢を一部照射するため、射精障害を生じることがあります。ホルモン療法を併用する場合には、ホルモン療法独自の副作用の可能性があります。頻度の高いものとしては、ほてり(ホットフラッシュ)、筋力低下、性欲減退、勃起障害などです。副作用の多くはホルモン治療が終われば改善が期待できますが、改善に長期間を要する場合もあります。
前立腺がんに対する重粒子線治療の詳細
対象となる患者さん
前立腺生検により組織学的に前立腺がんと診断され、CT、MRI、骨シンチグラフィーなどの検査で転移が認められない方が対象となります。
限局性前立腺がんに対する重粒子線治療の成績
限局性前立腺がんは病態に応じて、再発のリスクに基づいて低、中、高リスク群に分類されます。
日本国内の他の重粒子線治療施設との多施設後ろ向き試験において、5年間の全生存率は、低リスク群で100%、中リスク群で99%、高リスク群で96%でした※1。また、副作用について、上記の多施設共同試験においては、5年間の重度の合併症発症率は0%であり※1、非常に低率であることが報告されています。当院単施設における長期成績の報告では、最も危険度の高い高リスク群において、前立腺がんによる死亡率は5年間で1.5%、10年間で5%であり、これらの成績は手術と同等に良好でした※2。
ホルモン治療の併用について
中リスク群、または高リスク群の患者さんには、重粒子線治療開始前に4~6か月間、ホルモン治療の併用を推奨しています。原則として、抗アンドロゲン剤(内服)とLHRH製剤(注射)を併用していますが、ホルモン治療によって肝酵素の上昇や生活の質が著しく低下する場合には、LHRH製剤単独でも可能です。
当院で推奨しているホルモン治療の実施期間は、中リスク群で6か月、高リスク群で通常2年です。低リスク群にはホルモン治療を併用せず、重粒子線単独で治療します。
治療の精度向上と副作用軽減のための工夫
当院では、より正確な照射を行い、副作用を可能な限り抑えることを目的として、以下の処置を行っています。
金マーカーの留置
前立腺内に金マーカー(小さな金属製の目印)を留置することで、治療時に前立腺の位置を高精度に確認することが可能となります。これにより、毎回の照射位置のずれを最小限に抑え、腫瘍に対してより正確な照射を行うことができます。
ハイドロゲルスペーサーの留置
前立腺と直腸の間にハイドロゲルスペーサーを留置することで、両者の距離を一時的に広げ、直腸への放射線量を低減することが可能です。この処置により、直腸障害などの副作用を抑える効果が期待されます。ハイドロゲルは時間の経過とともに体内で自然に吸収されます。
金マーカーは全例で留置を必須としており、ハイドロゲルスペーサーについては、解剖学的条件などを踏まえ、担当医が留置可能と判断した場合に、患者さんのご希望に応じて実施されます。
前立腺がんに対する重粒子線治療の流れ
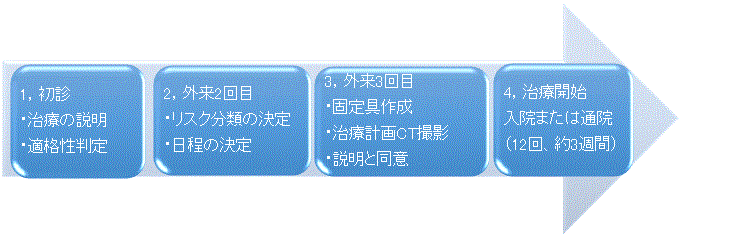
1. 初診ご紹介病院からの診療情報提供書、画像データ、前立腺生検の病理結果をもとに、治療適応の判定と治療内容の説明をします。
2. 2回目受診(初診から2週間後);当院におけるリスク群を確定し、治療の日程、金マーカー留置の手配について具体的な説明をします。
3. 金マーカー留置;連携している泌尿器科(病院またはクリニック)にて、金マーカー(+ハイドロゲルスペーサー)留置のための処置を受けていただきます。
4. 治療準備(2日間);患者さんの体型にあわせた熱可塑性樹脂による固定具を作製します。その後、改めて治療内容についてご説明のうえ、よろしければ同意書にサインをいただきます(※署名後のキャンセルも可能です)。翌日、治療計画のためのCTとMRIを撮影します。
5. 治療開始;入院または通院で治療を行います。治療回数は12回です。治療は通常、週4回(火、水、木、金)で行われます。祝日等なければ、最短3週間で終了となります。
照射中は痛みや熱感などの刺激を伴いません。照射室内の治療台に乗り、担当技師による位置合わせを行います。15分程度の位置合わせが終わると、照射開始となります。照射は3~4分で終了します。
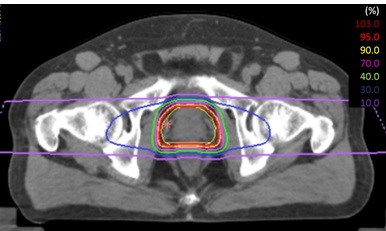
線量分布のご紹介
以下が当院で実際に治療された患者さんの線量分布図です。12回照射では、1日1方向ずつ、左右2方向から照射します。
前立腺がんに対する重粒子線治療の臨床試験について
当院では前立腺がんに対して、以下の臨床試験を行っています(2025年12月現在)。
1.中リスク限局性前立腺がんに対する根治的炭素イオン線治療4回照射 第II相試験
2.限局性前立腺がんに対する重粒子線治療後のQOL調査
文献
※1 Nomiya T et al. A multi-institutional analysis of prospective studies of carbon ion radiotherapy for prostate cancer: A report from the Japan Carbon ion Radiation Oncology Study Group (J-CROS). Radiother Oncol. 2016;121:288-293.
※2 Kasuya G et al. Cancer-specific mortality of high-risk prostate cancer after carbon-ion radiotherapy plus long-term androgen deprivation therapy. Cancer science, 2017,108:2422-2429.
 OPEN
OPEN